Qu'est-ce que la maladie de Verneuil exactement ?
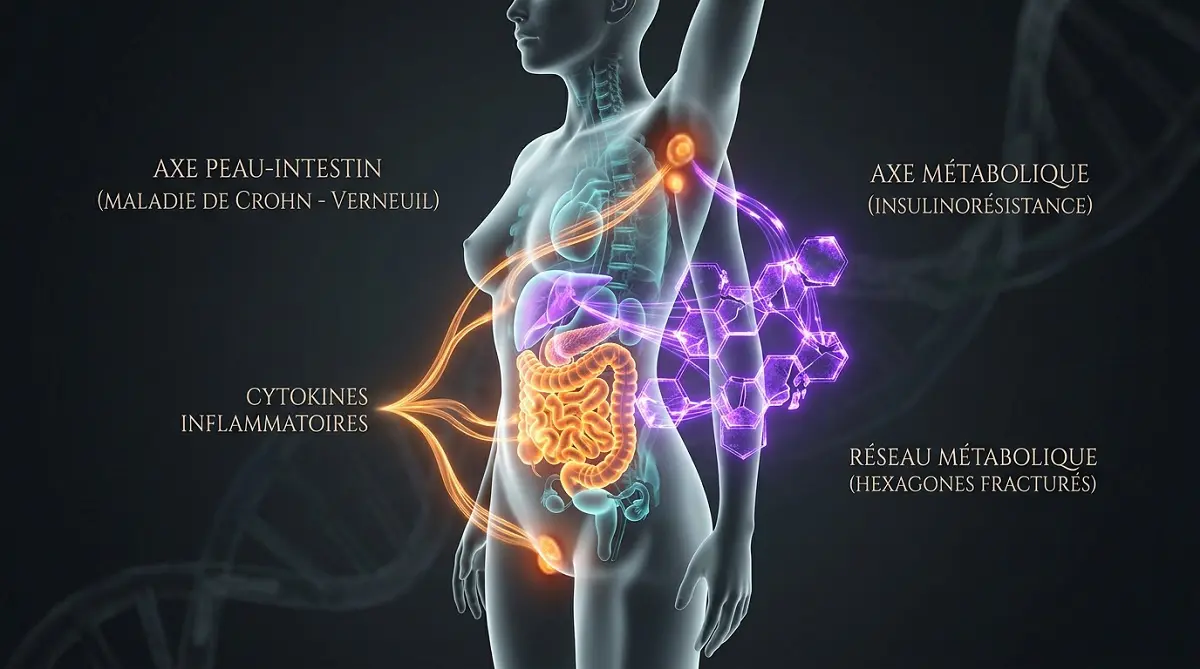
La maladie de Verneuil, également appelée hidradénite suppurée (HS) ou acné inversa, est une pathologie dermatologique chronique et récurrente. Elle se manifeste par des nodules douloureux, des abcès et des fistules qui se développent préférentiellement dans les zones riches en glandes apocrines : aisselles, aine, creux poplités, sillon sous-mammaire et périnée. Contrairement à une idée reçue persistante, il ne s'agit en aucun cas d'un simple problème de manque d'hygiène, mais d'une maladie inflammatoire systémique à composante immunologique complexe, impliquant une hyperactivité des follicules pileux et une dysrégulation immunitaire profonde.
Décrite pour la première fois en 1854 par le chirurgien français Aristide Verneuil, cette affection a longtemps été reléguée au rang des maladies « embarrassantes » dont on ne parlait pas — ni dans les salles d'attente, ni dans les amphithéâtres de médecine. C'est précisément cette marginalisation clinique et scientifique qui explique, en grande partie, le retard diagnostique abyssal que subissent encore aujourd'hui les patientes en 2026. En France, selon les données épidémiologiques les plus récentes, on estime que plus de 600 000 personnes sont atteintes, dont une majorité de femmes jeunes en âge de procréer.
« La maladie de Verneuil n'est pas une maladie honteuse. C'est une maladie chronique sérieuse qui mérite une prise en charge spécialisée, digne, et sans délai. »
— Patricia Uget, journaliste santé, Féminin Santé MagazinePourquoi le diagnostic prend-il si longtemps ?
C'est l'une des questions qui hante les associations de patientes et les dermatologues engagés : comment diagnostiquer la maladie de Verneuil rapidement, alors que la formation médicale initiale lui accorde encore si peu de place ? En France, selon une étude publiée dans le Journal of the European Academy of Dermatology and Venereology, le délai moyen entre l'apparition des premiers symptômes et le diagnostic formel est de 7 à 10 ans. Ce chiffre, vertigineux, est le fruit d'une conjonction de facteurs structurels et culturels qu'il convient d'analyser avec rigueur.

Premièrement, la méconnaissance médicale. La maladie de Verneuil reste trop peu enseignée dans les cursus universitaires français. Les médecins généralistes, qui constituent la porte d'entrée du système de soins pour la quasi-totalité des patientes, n'ont souvent reçu qu'une formation parcellaire sur cette pathologie. Les premières consultations aboutissent fréquemment à des prescriptions d'antibiotiques locaux ou à une orientation vers un chirurgien pour traitement des abcès — sans jamais poser le diagnostic étiologique.
Deuxièmement, la honte et le silence des patientes. Les zones corporelles touchées — aisselles, aine, fesses — sont socialement stigmatisées. De nombreuses patientes rapportent avoir attendu des mois, parfois des années, avant d'en parler à leur médecin, croyant à une mauvaise hygiène ou à un problème personnel à gérer discrètement. La composante psychologique est donc fondamentale : la honte est une barrière diagnostique à part entière.
Troisièmement, la polymorphologie des lésions. La maladie de Verneuil présente un visage changeant selon les stades de Hurley. Au stade I, les nodules peuvent être confondus avec des furoncles banaux, de l'acné kystique ou des kystes sébacés. Au stade II, les fistules et les cicatrices rétractiles commencent à orienter vers le bon diagnostic. Au stade III, l'extension des plaques confluentes et l'altération massive de la qualité de vie imposent enfin une prise en charge dermatologique urgente — mais souvent bien trop tard.
Stade I : Nodules ou abcès isolés, sans fistule ni cicatrice fibreuse significative. Traitement médical privilégié.
Stade II : Abcès récurrents, début de formation de fistules et cicatrices. Approche médicochirurgicale combinée.
Stade III : Plaques inflammatoires diffuses avec fistules multiples interconnectées. Chirurgie large souvent nécessaire.
Les symptômes caractéristiques à reconnaître sans attendre
L'identification précoce des signes cliniques constitue le premier levier pour réduire le délai diagnostique. Les symptômes de la maladie de Verneuil s'articulent autour d'un tableau clinique polymorphe, mais néanmoins caractéristique pour un œil averti. Il est important que les femmes, mais aussi les soignants de premier recours, sachent quand consulter et sur quels critères.
Signal d'alarme : Tout nodule douloureux qui récidive au même endroit plus de deux fois en six mois, dans les zones à risque (aisselles, aine, périnée, sous-mammaire), doit conduire à une consultation dermatologique spécialisée dans les meilleurs délais. Ne normalisez pas la douleur.
Le parcours diagnostique décrypté : de l'errance à la reconnaissance
Comprendre comment diagnostiquer la maladie de Verneuil de manière efficiente implique de retracer le parcours chaotique que suivent la plupart des patientes avant d'accéder au bon spécialiste. Ce parcours illustre à la fois les insuffisances du système de soins et la résilience remarquable des femmes qui naviguent dans ce labyrinthe médical.

Un point fondamental, trop souvent ignoré des patientes : la maladie de Verneuil est reconnue comme Affection Longue Durée (ALD) depuis 2018 en France, sous l'ALD n°31 (maladies chroniques actives graves). Cette reconnaissance ouvre droit à la prise en charge intégrale à 100% par l'Assurance Maladie pour tous les soins liés à la pathologie. Or, seule une minorité des patientes en bénéficie actuellement, faute d'information. Un déficit criants dont les questions-réponses communautaires de Féminin Santé se font régulièrement l'écho.
Impact sur la qualité de vie : une souffrance globale et multidimensionnelle
Les données probantes accumulées depuis une décennie confirment ce que les patientes savent depuis longtemps : la maladie de Verneuil n'est pas seulement une maladie de peau. C'est une maladie systémique qui affecte l'être entier dans toutes ses dimensions — physique, psychologique, sociale, professionnelle et intime. Des études publiées dans le British Journal of Dermatology montrent que le score DLQI (Dermatology Life Quality Index) des patientes atteintes de Verneuil est systématiquement parmi les plus élevés de toute la dermatologie, surpassant même celui des patients souffrant de psoriasis sévère ou de lupus érythémateux.

La douleur chronique est le premier fardeau. Elle est présente non seulement lors des poussées aiguës, mais aussi entre les épisodes, sous forme de sensations de brûlures, de pesanteurs, de tensions sous-cutanées. Cette douleur fondamentale engendre une limitation fonctionnelle considérable : difficulté à marcher, à lever les bras, à s'habiller, à avoir des relations intimes. Les conséquences professionnelles sont majeures — absentéisme récurrent, perte d'emploi, invalidité partielle dans les formes sévères.
Sur le plan psychologique, les chiffres sont éloquents : une étude multicentrique française rapporte que 85% des patientes souffrent de dépression cliniquement significative, et que le risque suicidaire est significativement augmenté par rapport à la population générale. Cette réalité impose une prise en charge pluridisciplinaire intégrant systématiquement un accompagnement psychologique, que les patients trouvent souvent, faute de mieux, dans les espaces d'information comme le Guide de Santé Féminine de Féminin Santé.
Traitements innovants disponibles en 2026 : un horizon thérapeutique enfin élargi
La question que se posent toutes les patientes : quand les traitements de la maladie de Verneuil commencent-ils vraiment à faire effet ? En 2026, le paysage thérapeutique a considérablement évolué, offrant enfin aux patientes — quel que soit le stade de leur maladie — des options de traitement efficaces et validées scientifiquement. La révolution biologique, qui avait commencé avec l'adalimumab (Humira®) en 2015, s'est poursuivie avec l'arrivée de nouvelles molécules ciblant spécifiquement les voies inflammatoires impliquées dans la pathogenèse de la HS.

Les biothérapies de nouvelle génération constituent désormais la pierre angulaire du traitement des formes modérées à sévères. Le sécukinumab (anti-IL-17A), le bimékizumab (anti-IL-17A/F) et le risankizumab (anti-IL-23) ont démontré dans des essais cliniques de phase III des taux de réponse remarquables, avec jusqu'à 60% de patientes atteignant le critère HiSCR75 (réduction de 75% des lésions). Ces molécules ciblées, administrées par injection sous-cutanée, représentent une avancée majeure pour les patientes en échec aux traitements conventionnels. Pour une revue détaillée de ces traitements, consultez le guide complet des traitements 2026 de Féminin Santé.

La prise en charge non-pharmacologique occupe également une place croissante dans les recommandations 2026. Une alimentation anti-inflammatoire riche en oméga-3, en antioxydants et faible en index glycémique réduit significativement la fréquence et l'intensité des poussées chez une majorité de patientes. L'arrêt du tabagisme — facteur de risque majeur et modificateur de la sévérité clinique — reste la première mesure comportementale à adopter. La gestion du stress par des techniques de pleine conscience (MBSR) et le maintien d'une activité physique adaptée complètent ce tableau de prise en charge globale que les dermatologues spécialisés intègrent désormais systématiquement dans leurs protocoles.
Découvrez le guide complet des traitements 2026
Des biothérapies de pointe au laser CO₂ fractionné, en passant par les approches nutritionnelles et chirurgicales — tout ce que vous devez savoir pour optimiser votre prise en charge.
Lire le guide complet →

